図4 クレアチニン・クリアランス(Creatinine Clearance; Ccr)と顕性アルブミン尿の心血管リスクとの関係
日本人の1977人 (平均年齢62.9歳、男性731人、女性1246人:大迫研究)によるCcrと顕性アルブミン尿の心血管リスクとの関係のを示します。
年齢、性別、収縮期血圧、BMI、喫煙状況、ベースラインでの降圧薬の使用、CVD、糖尿病、高コレステロール血症の病歴といった共変数を補正したコックス比例ハザード回帰モデルで検討しています。
Ccr(左の列)および顕性アルブミン尿(右の列)による全死亡(左)、心血管死(中央)、脳卒中(右)相対危険度を示します 。
全死亡、心血管死、脳卒中は、Ccr低下する、すなわち腎機能が低下するに従ってリスクが増大し、顕性アルブミン尿が存在するとリスクが増大することが分かります。
慢性腎臓病(CKD)とは
慢性腎臓病(Chronic Kidney Disease: CKD)とは「腎臓の障害」もしくは「腎機能低下」が3か月以上持続している、すべての腎臓病を意味し、2002(平成14)年に米国腎臓財団で提唱されました。
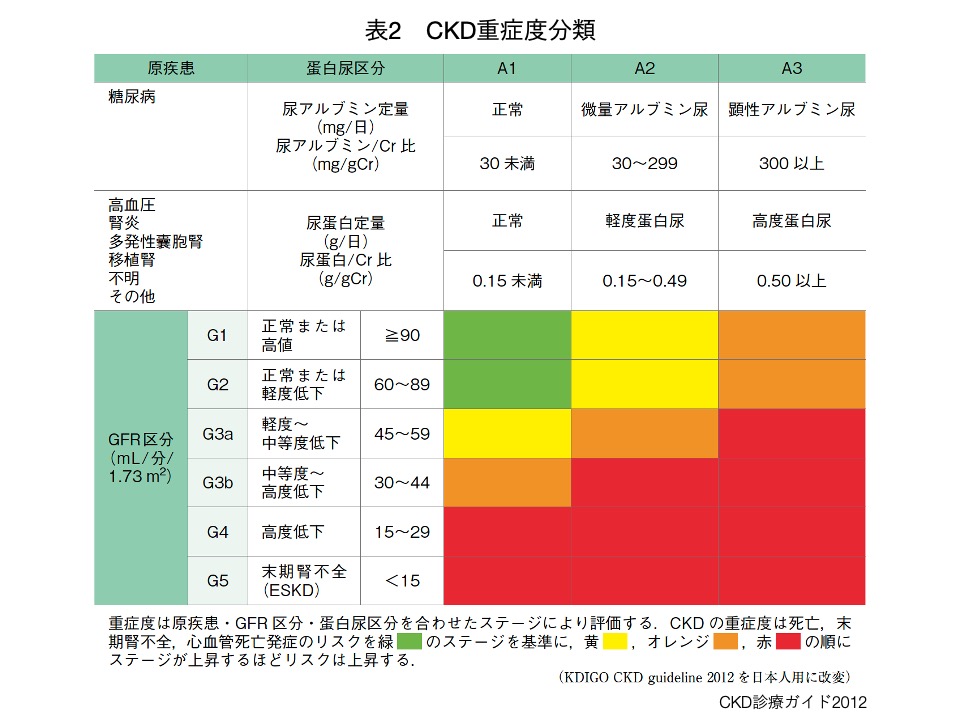
「腎臓の障害」とは「蛋白尿」や「腎形態異常」を指し、「腎機能低下」とは「糸球体*濾過量(Glomerular Filtration Rate: GFR) 60ml/min/1.73㎡未満」を指します(表1、表2)。
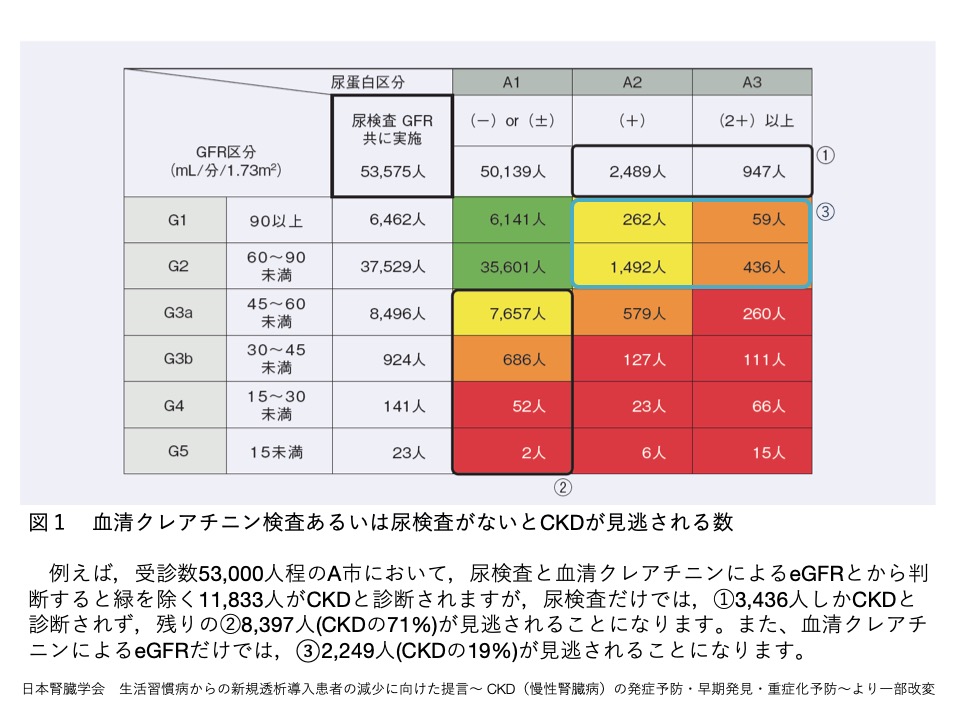
CKDの診断には、血液検査による血清クレアチニン値(Cr)と尿蛋白を一緒に行うことが重要です(図1)。
※以下の図表はクリックで拡大表示できます。
「腎臓の障害」とは「蛋白尿」や「腎形態異常」を指し、「腎機能低下」とは「糸球体*濾過量(Glomerular Filtration Rate: GFR) 60ml/min/1.73㎡未満」を指します(表1、表2)。
CKDの診断には、血液検査による血清クレアチニン値(Cr)と尿蛋白を一緒に行うことが重要です(図1)。
※以下の図表はクリックで拡大表示できます。
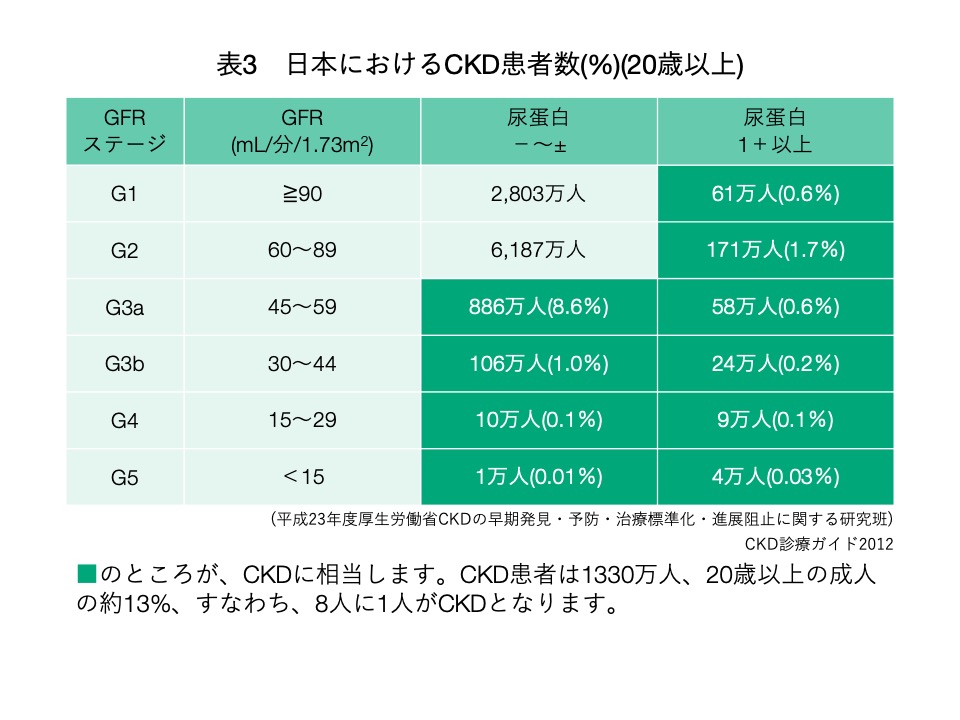
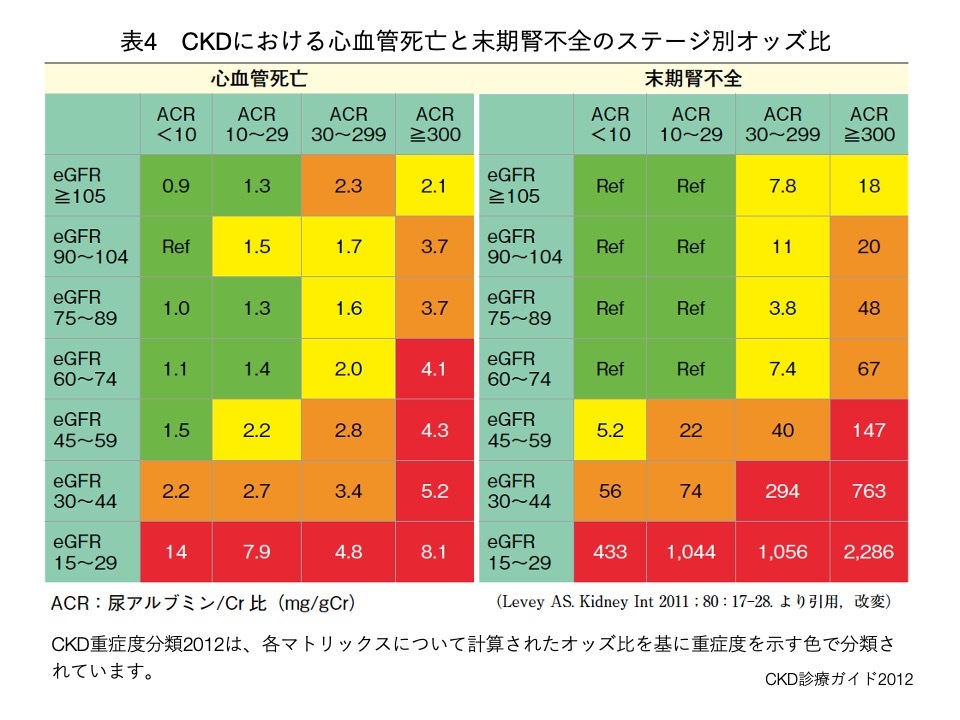
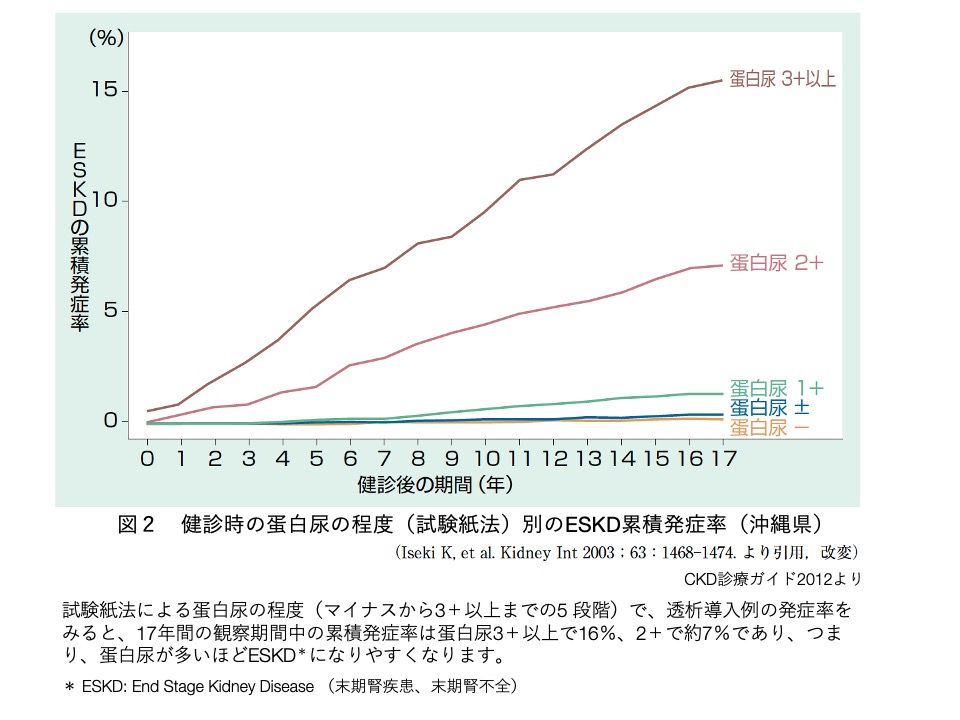
CKDの患者様は全国に約1,330万人いると言われており、その人数は20歳以上の成人の8人に1人に相当し(表2)、80歳台では2人に1人と高齢になるに従って有病率が高くなります。CKDでは蛋白尿が多い程、あるいは糸球体濾過量が低い程、透析療法を要する様な「末期腎疾患(末期腎不全)」や、狭心症・心筋梗塞といった虚血性心疾患や心不全といった、死亡や生活の質の低下に関連する「心血管イベント」のリスクが上昇することが知られています。(表3、表4、図2、図3、図4)
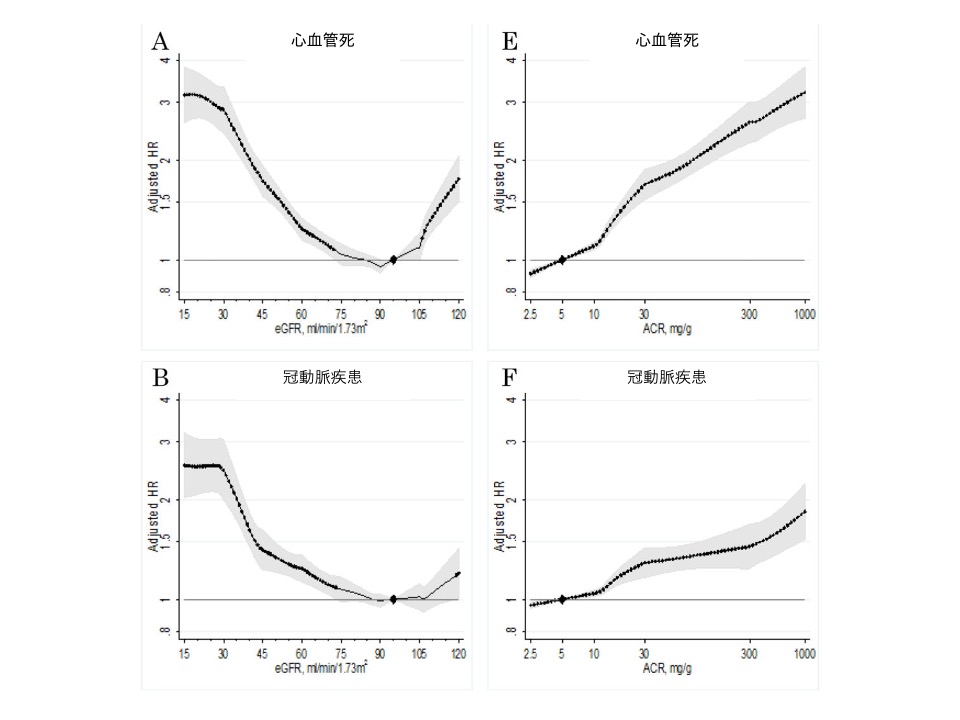
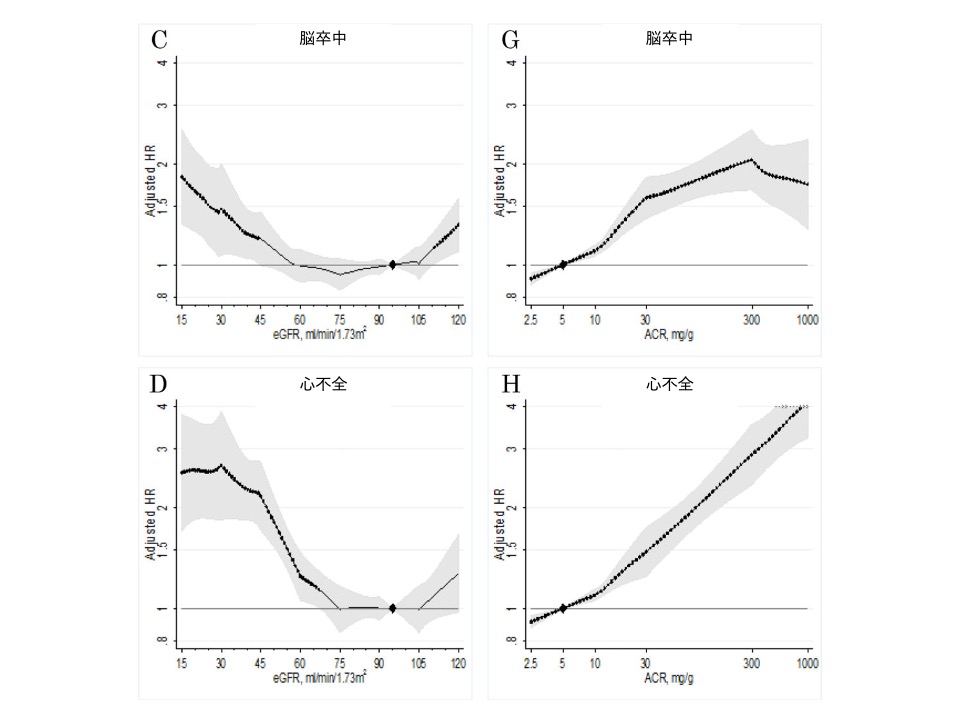
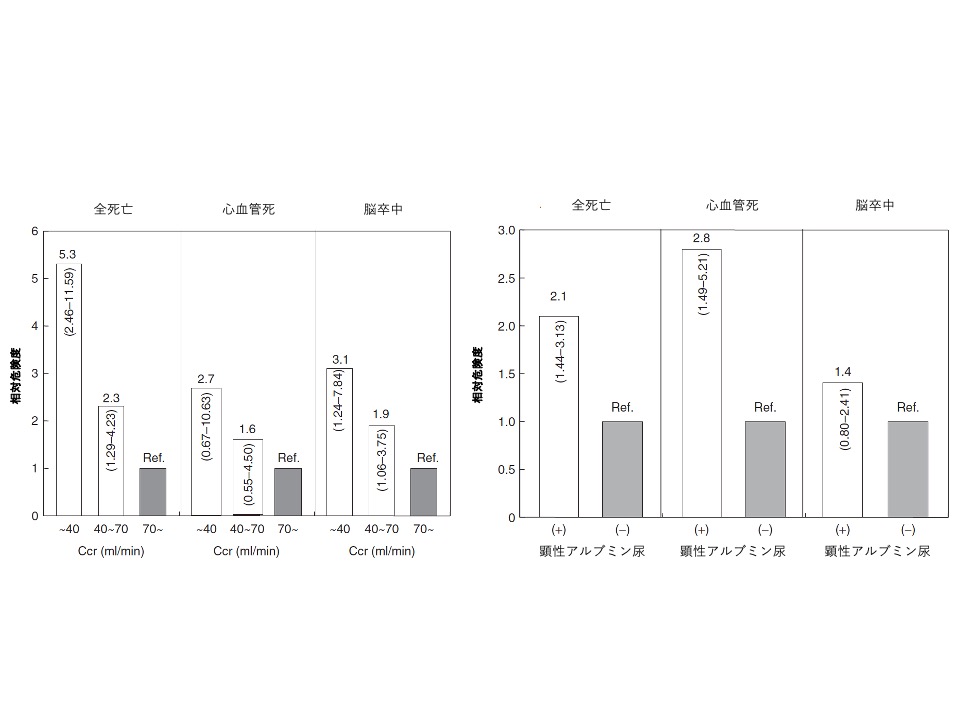 図3 推算糸球体濾過量(estimated Glomerular Filtration Rate; eGFR)と尿中アルブミン/クレアチニン比(Albumin Creatinine Ratio; ACR )の心血管リスクとの関係
図3 推算糸球体濾過量(estimated Glomerular Filtration Rate; eGFR)と尿中アルブミン/クレアチニン比(Albumin Creatinine Ratio; ACR )の心血管リスクとの関係この分析は、慢性腎臓病予後共同事業体(心血管疾患の病歴のない637,315人の参加者)の24コホート(19の一般集団コホート、糖尿病患者の3つの高リスクコホート、およびCKD患者のみを登録している2つのCKDコホート、追跡期間の中央値が4年以上で、4.2年から19.0年まで)からの個人レベルのデータをメタ解析し、評価したものです。
eGFR(左の列)およびACR(右の列)による心血管死亡率(上段)、冠動脈心疾患(2段目)、脳卒中(3段目)および心不全(下段)の補正ハザード比および95%信頼区間(網掛けとヒゲ)を示します 。eGFR 95 ml/min/1.73m2とACR 5mg/gを基準としており、♦︎で示しています。ドットは統計学的有意性を示しています (P<0.05)。
eGFRと心血管リスクとの関係は、A~DよりeGFRが75ml/min/1.73m2よりも低下するに従って心血管リスクが増大することが分かります。また、ACRと心血管リスクとの関係は、 E〜Hより両対数グラフでACRが増加するに従って心血管リスクが増大することが分かります。
この様に、eGFRとアルブミン尿は各々、心血管リスクの独立した危険因子であり、CKDを評価する上で、eGFRとアルブミン尿(蛋白尿)の両者を用いることの重要性が分かります。
*年齢、性別、人種/民族、喫煙、収縮期血圧、降圧薬、糖尿病、総コレステロール濃度、高密度リポ蛋白(HDL)コレステロール濃度、アルブミン尿 (ACRまたは試験紙法)又はeGFRを適宜補正しています。
CKDは、糖尿病、高血圧、喫煙、高尿酸血症、肥満などといった生活習慣と関連しており、その発症進展予防には食事管理、適度な運動、禁煙といった生活習慣の是正が重要となります。早期に発見し、早期に治療することで、「腎臓の障害=蛋白尿(アルブミン尿)」、「腎機能の低下=血清クレアチニン値の上昇、GFRの低下」を抑制し、寛解させることが可能な場合があります。
*糸球体:腎臓の重要な働きのひとつに、血液中の老廃物や塩分をろ過し、尿として体の外に排出することがあります。この働きをしているのが糸球体です。細い毛細血管が毛糸の球のように丸まってできているので「糸球体」と呼ばれます。この糸球体は大体0.1ミリ~0.2ミリほどの大きさですが、1つの腎臓に約100万個の糸球体があります。
この糸球体はふるいのような構造をしており、心臓から腎臓に流れ込んできた血液が、この糸球体を通ると、老廃物がふるいを通って濾過されます。そして赤血球やたんぱくなどは濾過されず、きれいになった血液が、腎臓から出ていきます。ネフロンは(nephron:腎単位)とは、腎臓の基本的な機能単位で、糸球体とそれを包む部分(ボウマン嚢)および尿細管からなります。
近年、日本人は欧米人よりも糸球体・ネフロンの数が少なく、約67万個と報告されており、CKDの発症のリスクが高い可能性が指摘されています。
*糸球体:腎臓の重要な働きのひとつに、血液中の老廃物や塩分をろ過し、尿として体の外に排出することがあります。この働きをしているのが糸球体です。細い毛細血管が毛糸の球のように丸まってできているので「糸球体」と呼ばれます。この糸球体は大体0.1ミリ~0.2ミリほどの大きさですが、1つの腎臓に約100万個の糸球体があります。
この糸球体はふるいのような構造をしており、心臓から腎臓に流れ込んできた血液が、この糸球体を通ると、老廃物がふるいを通って濾過されます。そして赤血球やたんぱくなどは濾過されず、きれいになった血液が、腎臓から出ていきます。ネフロンは(nephron:腎単位)とは、腎臓の基本的な機能単位で、糸球体とそれを包む部分(ボウマン嚢)および尿細管からなります。
近年、日本人は欧米人よりも糸球体・ネフロンの数が少なく、約67万個と報告されており、CKDの発症のリスクが高い可能性が指摘されています。
GFR、Ccr、eGFR とは
糸球体濾過量; Glomerular Filtration Rate; GFR
腎臓は多くの働きをしていますが、最も重要なものは体内に流れている血液を糸球体で濾過して血液をきれいにし、血液から濾過して取り除かれた老廃物を尿として体外に排出することです。
GFRとはGlomerular Filtration Rateの略で和訳すると糸球体濾過量といいます。血液フィルターの役目を果たす糸球体が1分間にどれくらいの血液を濾過し、尿の元(原尿)をつくれるかを表します。つまり、GFRとは腎臓の機能を示していることになります。しかし、実際に本当のGFRを求めることはほぼ不可能です。そこで、ある物質が血中から糸球体を通して尿中に排泄される割合、すなわちクリアランスを求めて、GFRを算出しています。
GFR測定の世界的標準はイヌリンを用いたイヌリンクリアランスです。 イヌリンは①生体内で全く代謝されず、②血漿タンパクdと全く結合しないため100%糸球体で濾過され、③尿細管で再吸収されず、④尿細管で分泌もされないため、「糸球体濾過されたイヌリン量=尿中に排泄されたイヌリン量」となり、イヌリンクリアランスはGFRに相当することになり、その正常値は100 mL/minです。しかし、測定が非常に煩雑で、一般診療には適しません。そこで、近似的にGFRを評価する目的でクレアチニンを利用したクレアチニンクリアランス(Creatinine Clearance; Ccr)やCrから算出式から算出した推算糸球体濾過量(estimated Glomerular Filtration Rate; eGFR)が使用されています。
クレアチニンクリアランス; Creatinine Clearance; Ccr
クレアチニン(Cr)とは筋肉由来の代謝産物で、筋肉に含まれるクレアチンから一定量が非酵素的産生され、その産生量は一個人においては安定しており、糸球体濾過によって尿中に排泄されます。24時間法のCcrは蓄尿で1日の尿を溜めて、クレアチニンの単位時間当たりの尿中排泄量と血中濃度から算出します。すなわち式にすると、
Ccr(ml/min)=24 時間Cr排泄量(mg/day)/(14.4×血清Cr(mg/dl))
となります。
24 時間蓄尿は尿蛋白量の定量、 塩分摂取量、蛋白摂取量の計算とあわせて行うことも多く、当院でも24 時間蓄尿検査は積極的に行われ、尿蛋白の評価、栄養指導に生かしています。
しかし、クレアチニンは糸球体濾過のみでなく尿細管より一部分泌されるので、Ccrは本当のGFRより30% 程度高くなるので、GFRを求める際にはCcr×0.715 として補正します。
推算糸球体濾過量; estimated Glomerular Filtration Rate; eGFR
日本で使われているeGFRは、 2006 年よりイヌリンクリアランス測定が保険適用されたことを受け、日本腎臓学会主導で763例のGFR実測データを収集し、作成されたGFR推算式による近似的にGFRを算出したものです。式は、
日本人のGFR推算式(18 歳以上の成人を対象)
GFR(ml/min/1.73 m2)=194×Cr-1.094 age-0.287(女性は×0.739)
となります。
正確度は実測値の±30%の範囲にはいる症例が約75% 程度であるとされています。簡便ではありますが、正確さに欠けることがあり、eGFRは四肢欠損、筋肉疾患など筋肉量の減少している症例、長期臥床により筋肉量が減少している症例などでは高く推算され、反対に筋肉量が多い症例(アスリート,運動習慣のある高齢者など)では低く推算されます。必要に応じて、このような症例では、Ccrなどの実測を行うことが望ましいとされます。
腎臓は多くの働きをしていますが、最も重要なものは体内に流れている血液を糸球体で濾過して血液をきれいにし、血液から濾過して取り除かれた老廃物を尿として体外に排出することです。
GFRとはGlomerular Filtration Rateの略で和訳すると糸球体濾過量といいます。血液フィルターの役目を果たす糸球体が1分間にどれくらいの血液を濾過し、尿の元(原尿)をつくれるかを表します。つまり、GFRとは腎臓の機能を示していることになります。しかし、実際に本当のGFRを求めることはほぼ不可能です。そこで、ある物質が血中から糸球体を通して尿中に排泄される割合、すなわちクリアランスを求めて、GFRを算出しています。
GFR測定の世界的標準はイヌリンを用いたイヌリンクリアランスです。 イヌリンは①生体内で全く代謝されず、②血漿タンパクdと全く結合しないため100%糸球体で濾過され、③尿細管で再吸収されず、④尿細管で分泌もされないため、「糸球体濾過されたイヌリン量=尿中に排泄されたイヌリン量」となり、イヌリンクリアランスはGFRに相当することになり、その正常値は100 mL/minです。しかし、測定が非常に煩雑で、一般診療には適しません。そこで、近似的にGFRを評価する目的でクレアチニンを利用したクレアチニンクリアランス(Creatinine Clearance; Ccr)やCrから算出式から算出した推算糸球体濾過量(estimated Glomerular Filtration Rate; eGFR)が使用されています。
クレアチニンクリアランス; Creatinine Clearance; Ccr
クレアチニン(Cr)とは筋肉由来の代謝産物で、筋肉に含まれるクレアチンから一定量が非酵素的産生され、その産生量は一個人においては安定しており、糸球体濾過によって尿中に排泄されます。24時間法のCcrは蓄尿で1日の尿を溜めて、クレアチニンの単位時間当たりの尿中排泄量と血中濃度から算出します。すなわち式にすると、
Ccr(ml/min)=24 時間Cr排泄量(mg/day)/(14.4×血清Cr(mg/dl))
となります。
24 時間蓄尿は尿蛋白量の定量、 塩分摂取量、蛋白摂取量の計算とあわせて行うことも多く、当院でも24 時間蓄尿検査は積極的に行われ、尿蛋白の評価、栄養指導に生かしています。
しかし、クレアチニンは糸球体濾過のみでなく尿細管より一部分泌されるので、Ccrは本当のGFRより30% 程度高くなるので、GFRを求める際にはCcr×0.715 として補正します。
推算糸球体濾過量; estimated Glomerular Filtration Rate; eGFR
日本で使われているeGFRは、 2006 年よりイヌリンクリアランス測定が保険適用されたことを受け、日本腎臓学会主導で763例のGFR実測データを収集し、作成されたGFR推算式による近似的にGFRを算出したものです。式は、
日本人のGFR推算式(18 歳以上の成人を対象)
GFR(ml/min/1.73 m2)=194×Cr-1.094 age-0.287(女性は×0.739)
となります。
正確度は実測値の±30%の範囲にはいる症例が約75% 程度であるとされています。簡便ではありますが、正確さに欠けることがあり、eGFRは四肢欠損、筋肉疾患など筋肉量の減少している症例、長期臥床により筋肉量が減少している症例などでは高く推算され、反対に筋肉量が多い症例(アスリート,運動習慣のある高齢者など)では低く推算されます。必要に応じて、このような症例では、Ccrなどの実測を行うことが望ましいとされます。
埼玉県南部圏の CKD の傾向
川口市を含む埼玉県県南部圏は、東京都と面しており、東京都のベッドタウンとして人口が増加しています。
また、埼玉県の高齢者(65歳以上)の増加率は22.1%と全国第一位(平成22年→平成27年)となっています。(「統計ツールによる埼玉県の人口分析」埼玉県総務部統計課 平成31年3月)
このような背景から、埼玉県県南部圏における65歳以上のCKD患者様の人数は、全国と傾向とは異なり、2030(令和12)年以降も増え続けると試算されています(図5)。
また、埼玉県の高齢者(65歳以上)の増加率は22.1%と全国第一位(平成22年→平成27年)となっています。(「統計ツールによる埼玉県の人口分析」埼玉県総務部統計課 平成31年3月)
このような背景から、埼玉県県南部圏における65歳以上のCKD患者様の人数は、全国と傾向とは異なり、2030(令和12)年以降も増え続けると試算されています(図5)。
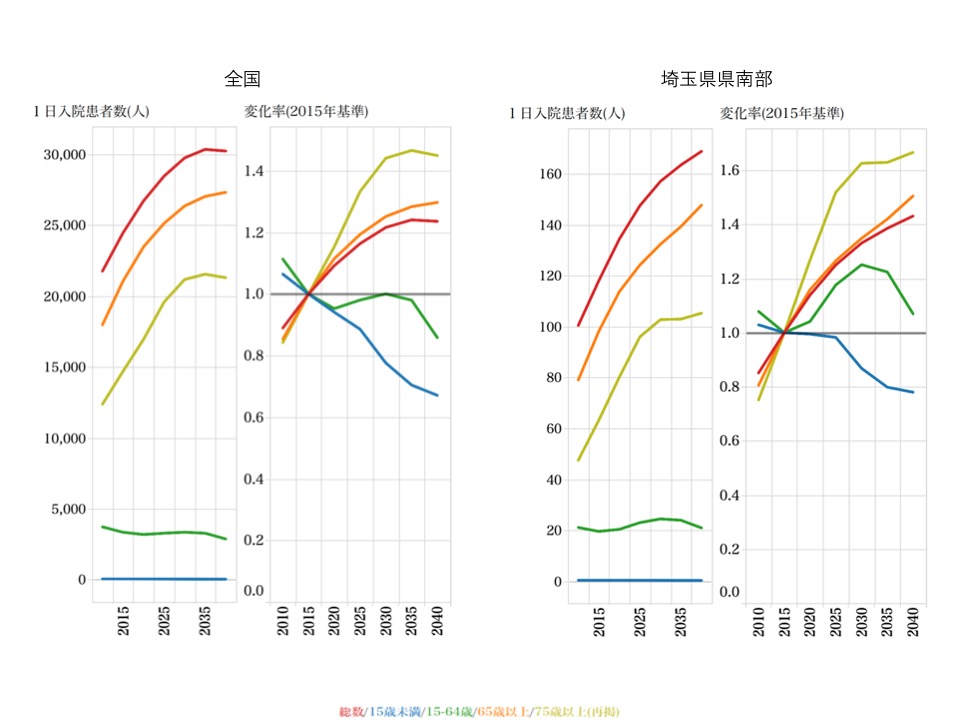 図5 全国および埼玉県県南部における慢性腎炎症候群・慢性間質性腎炎・慢性腎不全に対する受診率の動向
図5 全国および埼玉県県南部における慢性腎炎症候群・慢性間質性腎炎・慢性腎不全に対する受診率の動向2015年から2020年までの変化率では、南部圏では全国と比し、CKD総患者の変化率が高く、75歳以上CKD患者の変化率が高くなっています。
また、2030年以降1日入院患者数は、全国では65歳以上では増加が鈍化し、15-64歳、75歳以上および総数は低下しますが、南部圏では15歳未満、15-64歳以外は増加傾向が続くことがわかります。
この様に、埼玉県県南部圏では、今後も高齢者を中心にCKD患者が増え続けることが予想されます。
CKD における新型コロナウイルス感染症
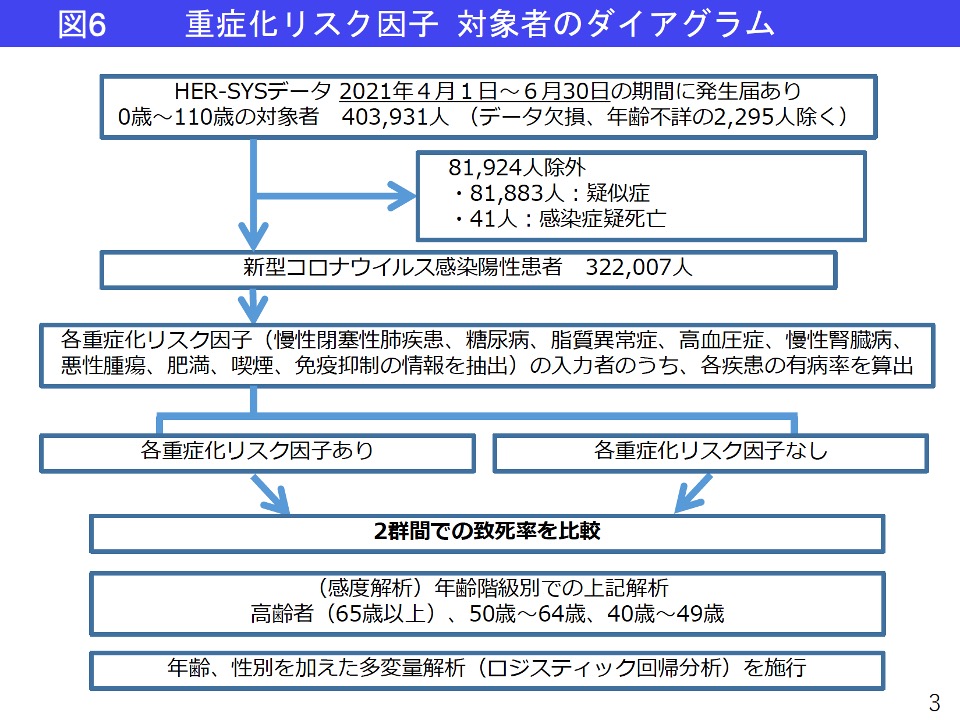 CKD患者様は、新型コロナウイルス感染症(Coronavirus Disease 2019; COVID-19)に罹患した場合、アメリカ合衆国のデータで、入院、人工呼吸管理、死亡のリスクが有意に高くなることが報告されています。(表4)
CKD患者様は、新型コロナウイルス感染症(Coronavirus Disease 2019; COVID-19)に罹患した場合、アメリカ合衆国のデータで、入院、人工呼吸管理、死亡のリスクが有意に高くなることが報告されています。(表4)さらに、日本のデータでも、令和3年8月25日に行われた、厚生労働省の第49回新型コロナウイルス感染症対策アドバイザリーボードにて、CKD患者様の新型コロナウイルス感染症の重症化リスクが示されました。
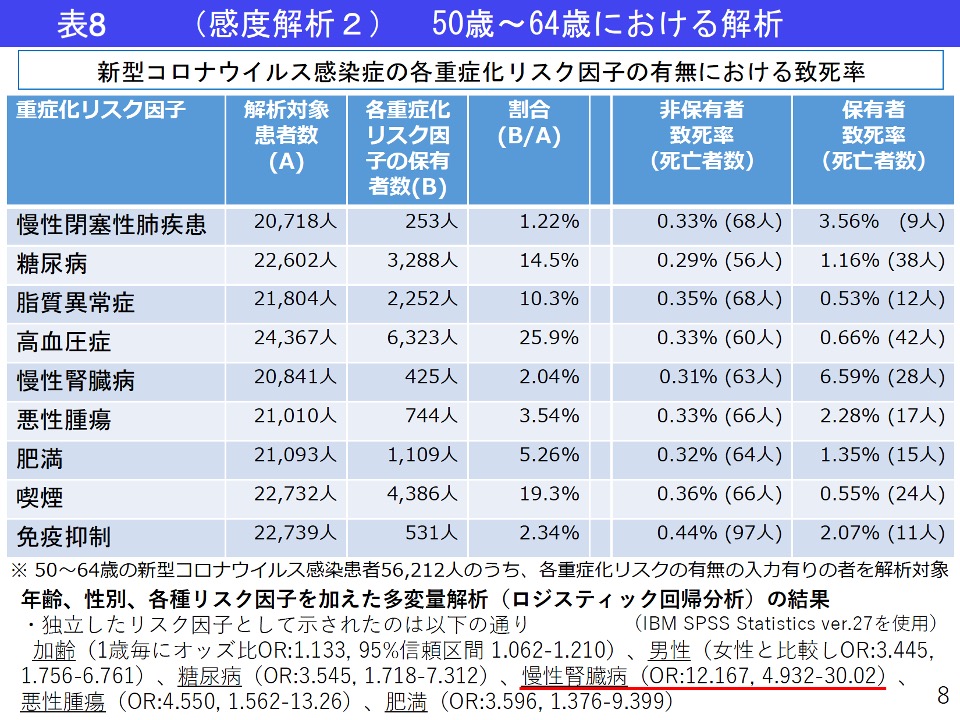
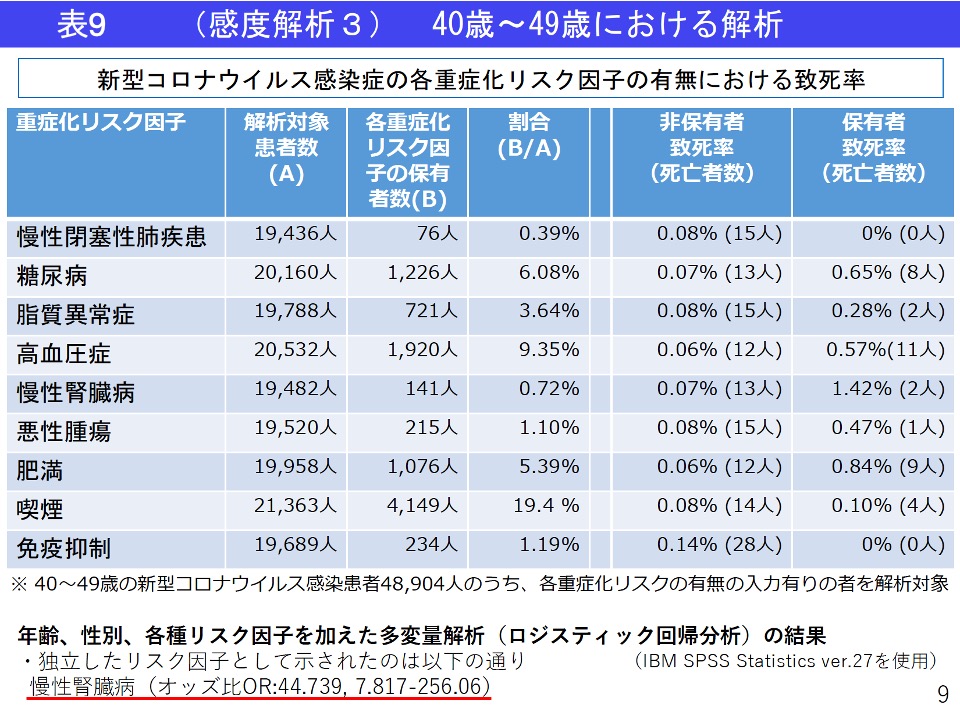
これらの報告より、 CKDはCOVID‐19におけるハイリスクサブグループであることを十分に認識する必要性があります。(図6、表6、表7、表8、表9)
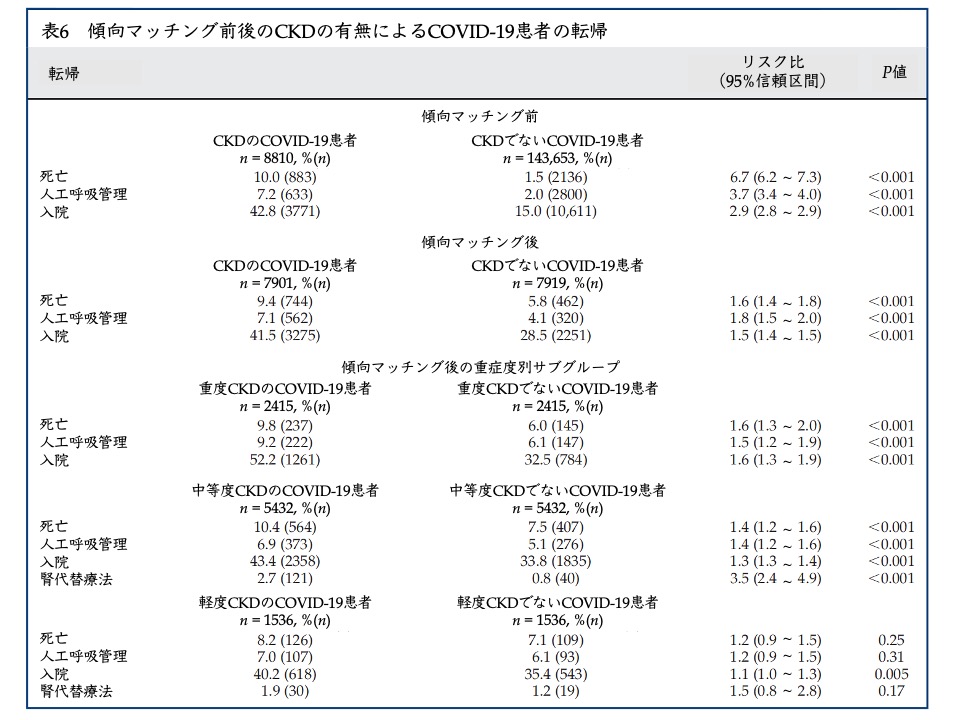 表6 傾向マッチング前後のCKDの有無によるCOVID-19患者の転機
表6 傾向マッチング前後のCKDの有無によるCOVID-19患者の転機このコホート研究では、リアルタイム検索との分析を介して2020年1月20日から2020年9月10日の間にCOVID-19と診断された18歳以上の患者で、TriNetX (ケンブリッジ、マサチューセッツ州 (アメリカ合衆国))と呼ばれる世界的な健康調査ネットワークに参加している33の医療機関からの4900万人の患者 (入院患者と外来患者))を対象にしています。COVID-19患者は、世界保健機関および米国疾病予防管理センターが推奨するCOVID-19特異的診断基準を用いて確認されています。
年齢、性、人種および肥満、高血圧、糖尿病、虚血性心疾患、心不全、慢性肺疾患、脳血管疾患およびニコチンとアルコール使用を含む複数の併存疾患・病態(共因子)によるバイアスを小さくするために、試験群間のベースライン特性のバランスをとる貪欲傍マッチングアルゴリズムを用いて、この研究では傾向マッチングが行われています。
その結果、大規模電子カルテ患者コホートから、他の共存する併存疾患で補正した後、CKDはCOVID-19の重症化および死亡に関する独立したリスク因子であることが明らかになりました。また、腎代替療法(透析療法、急性血液浄化)を必要とするリスクも、CKDでないCOVID-19患者群と比較して、中等度CKDを持つCOVID-19患者群で有意に高くなることが分かりました。
新型コロナウイルス感染陽性者の重症化リスク因子をもつ割合
調査概要
新型コロナウイルスの感染拡大が続いており、新規陽性者が増加する中で、年齢別の重症化リスク因子(※1)をもつ割合を知ることが、病床逼迫に対する施策を行う上で重要な情報となる。HER-SYSデータを用いて、年齢階級別に各重症化リスク因子の有病率を調査し、重症化リスク因子ごとの致死率についても検討した。
2021年4月1日から2021年6月30日までの、発生届ベースのHER-SYSデータを集計した。
1.新型コロナウイルス感染陽性者のうち、重症化リスク因子をもつ者の割合を集計
2.各重症化リスクの有無における致死率を比較(7月22日までの死亡)
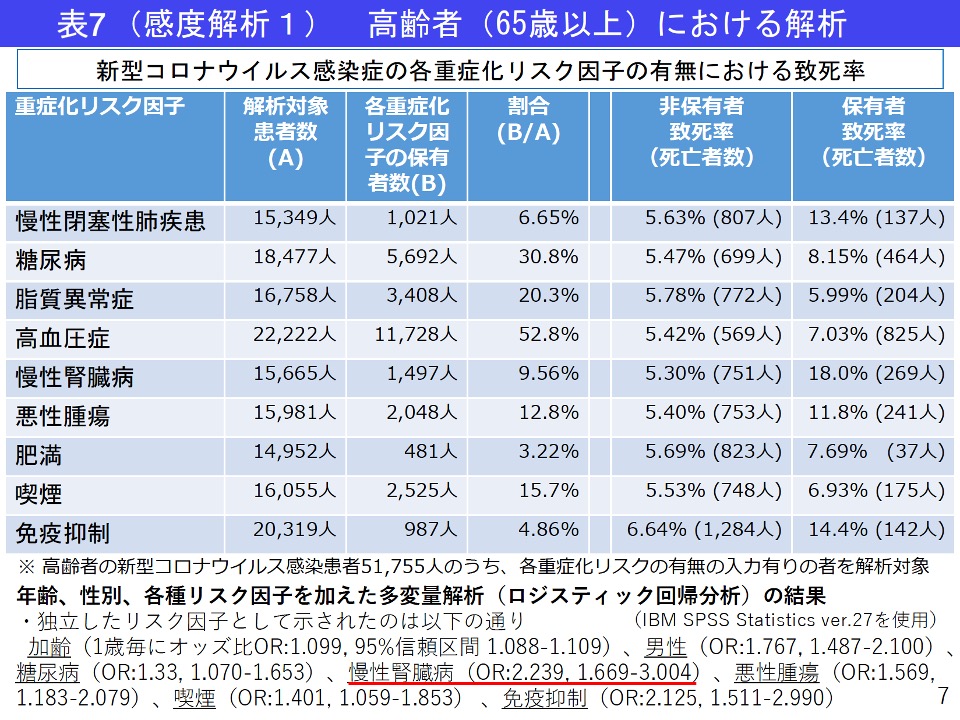
3.1.2.について年齢階級別(高齢者(65歳以上)、50~64歳、40~49歳)での解析を施行
※1重症化リスク因子:慢性閉塞性肺疾患、糖尿病、脂質異常症、高血圧症、慢性腎臓病、悪性腫瘍、肥満、喫煙、免疫抑制(※2)
※2臓器移植、免疫抑制剤、抗がん剤等の使用その他免疫機能低下のおそれ
結果・考察
○肥満、喫煙を除く重症化リスク因子は、高齢者で多く認められた。
○高齢者では、各重症化リスク因子の有無にかかわらず、他の年代と比較して致死率が高かった。
○各年代において、各重症化リスク因子を有する者は、致死率が高かった。
(39歳以下、40歳代の一部の項目を除く)
新型コロナウイルスの感染拡大が続いており、新規陽性者が増加する中で、年齢別の重症化リスク因子(※1)をもつ割合を知ることが、病床逼迫に対する施策を行う上で重要な情報となる。HER-SYSデータを用いて、年齢階級別に各重症化リスク因子の有病率を調査し、重症化リスク因子ごとの致死率についても検討した。
2021年4月1日から2021年6月30日までの、発生届ベースのHER-SYSデータを集計した。
1.新型コロナウイルス感染陽性者のうち、重症化リスク因子をもつ者の割合を集計
2.各重症化リスクの有無における致死率を比較(7月22日までの死亡)
3.1.2.について年齢階級別(高齢者(65歳以上)、50~64歳、40~49歳)での解析を施行
※1重症化リスク因子:慢性閉塞性肺疾患、糖尿病、脂質異常症、高血圧症、慢性腎臓病、悪性腫瘍、肥満、喫煙、免疫抑制(※2)
※2臓器移植、免疫抑制剤、抗がん剤等の使用その他免疫機能低下のおそれ
結果・考察
○肥満、喫煙を除く重症化リスク因子は、高齢者で多く認められた。
○高齢者では、各重症化リスク因子の有無にかかわらず、他の年代と比較して致死率が高かった。
○各年代において、各重症化リスク因子を有する者は、致死率が高かった。
(39歳以下、40歳代の一部の項目を除く)